多くの入院患者でAKIを生じていますが、案外プロブレムに挙げられていないことが多いです。足元をすくわれることがあるため必ずプロブレムに挙げましょう。
AKIを認めた場合の対応をまとめます。
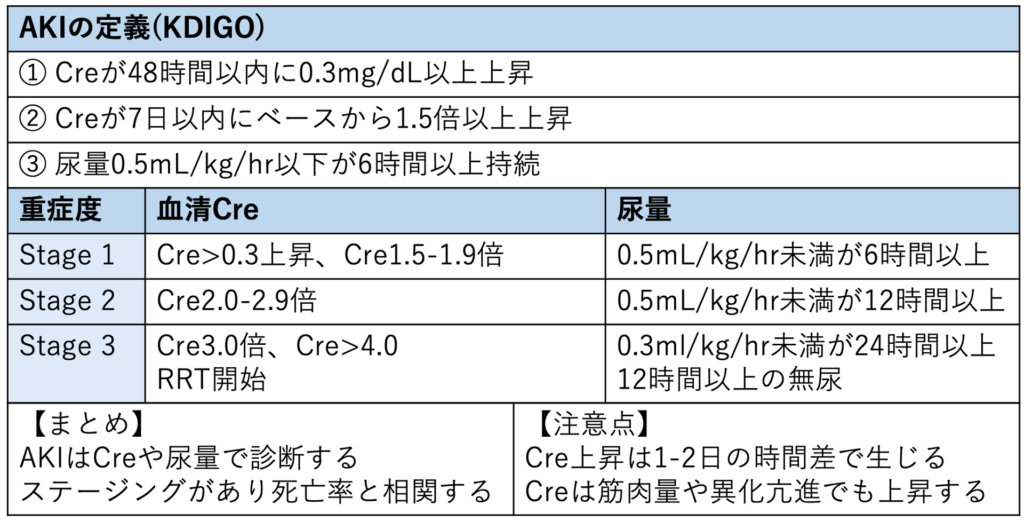
①AKIの定義/重症度評価
まずはAKIを認知し重症度評価を行うことから始まります。
KDIGOのガイドラインが最も一般的な基準です。
②緊急透析の適応チェック
AIUEOのゴロで確認します。これらに該当すればすぐに透析!というのではなく、内科的治療で少し粘ったりします(夜間ですぐに準備できないなど)。
しかし内科医として無駄に粘ったりするのも問題であり、日中粘って夕方になって透析だ!となっても準備できないという可能性もあります。安全なマネジメントを行うためにも日中にケリをつけましょう。

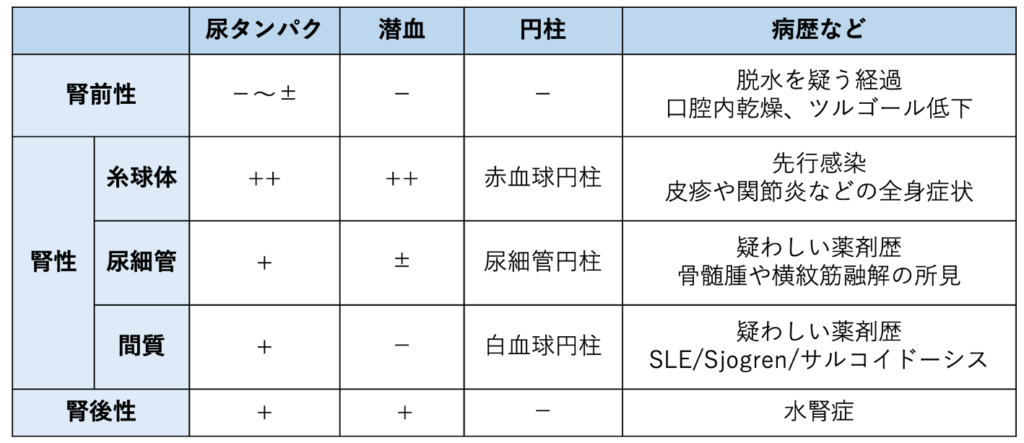
③病巣/原因の推定
まずは腎後性の確認で腹部エコーをします。加えてvolume statusを推測するために心エコーもしておきましょう。腎性AKIの評価のため尿検査(定性、沈渣)を提出しましょう。
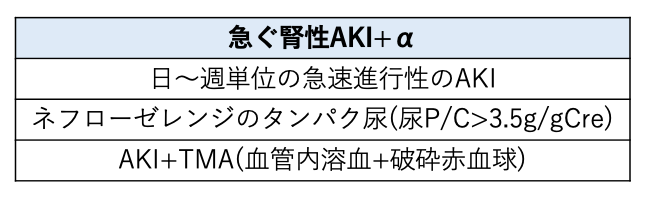
④急ぐ腎性AKI+αではないか
急速に進行するAKI、ネフローゼレンジのタンパク尿、TMA(血栓性微小血管症)が認められる場合には、腎生検+免疫抑制療法などの検討が必要です。
すぐに専門科コンサルトをしましょう。
それ以外にも腎炎を疑う状況では早期の専門科コンサルトが必要です。
その際は、
薬剤歴:NSAIDs、抗生剤、PPIなどが要注意
先行感染:咽頭炎など、血液培養もとっておく
感染症:HBs抗原、HCV抗体、HIV抗体、梅毒、結核(ステロイド前採血を含む)
SLE/Sjogren:ANA(ds-DNA、SS-A/B抗体)、補体(C3、C5、CH50)
関節リウマチ:関節炎、RF、ACPA
サルコイドーシス:胸部レントゲン/CT
骨髄腫関連:TP/Alb解離、免疫グロブリン、UPEP/SPEP、κ/λ
血管炎:発熱、しびれや紫斑、副鼻腔炎や肺病変、ANCA、クリオグロブリン
強皮症:爪郭毛細血管異常、レイノー現象
高血圧緊急症:二次性高血圧(レニン/アルドステロン、血清/尿中メタネフリン、TSH/FT4、SAS、腎動脈エコー、副腎腫瘍)
TMA:ハプトグロビン、破砕赤血球の目視、ADAMTS13活性/インヒビター
などがチェック項目かと思いますが、適宜臨床所見から追加/省略を判断してください。
⑤初期対応
まずは腎前性AKIの可能性を考慮し、溢水でなければ細胞外液投与で様子を見ます。もし溢水であれば利尿薬を投与します。
加えて腎毒性物質を避け(RAS阻害薬やNSAIDsの中止)、腎機能により用量調節が必要な薬剤がないかをチェックします(DOACや抗生剤)。
AKI Bundleとしてシステマチックに対応すると抜けがないです。


コメント