夜間病棟当番などでよくあるCallとして「〇〇さんがモニター上で10連のVTがありました」というようなものがあります
何を確認しどうすれば良いのでしょうか
●Non-sustained VT(NSVT)について
まずは定義を確認しましょう。「3回以上の連続した心室性拍動(100回/分以上)で30秒未満のもの」となっています。
基本的には無症状ですが、患者の状態や持続時間によっては動悸、失神などの症状を呈することがあります。
・NSVTの診断
これがまずかなり難しい場合があります。
PVCみたいなwide QRSが連発していたらVTじゃないのかと思う人がいると思いますが、実際は複雑です。
鑑別は、脚ブロックを伴う上室性頻拍、WPW症候群に合併したAFなどがあります。
重要な所見として房室解離があり非専門医でもチェックすることが重要です。心室性不整脈であればP波がQRS波と解離して出現するため、wide QRSに一部P波が重なって見えることがあります。これを認めた場合はVTの可能性が高いと言えます。
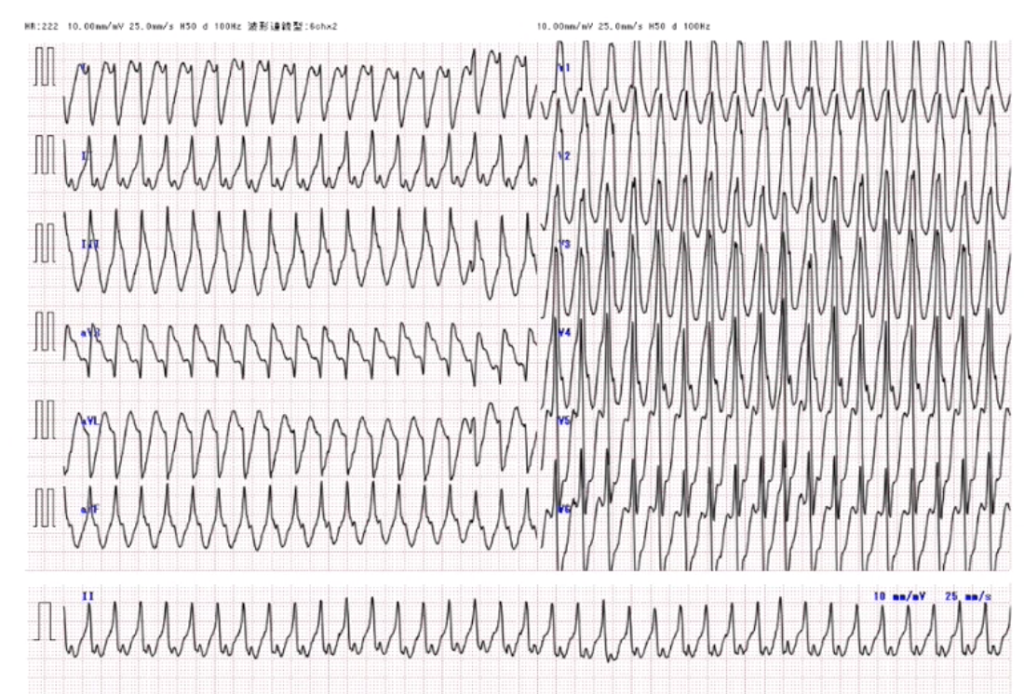
上の心電図では四肢誘導の後ろの方に他と違うQRSが認められます
房室解離と考えVTと診断しました
●NSVTでCallがあったら
①緊急性の評価
バイタルサインと症状をチェックしましょう。ショックが原因でVTをきたすこともあるので、まずバイタルサインの評価です。
加えて胸痛の有無もまず確認しましょう。胸痛が持続している場合はACSが原因の可能性があり、迅速な介入が必要になります。
②心電図をチェックする
まずはモニター心電図でVTと思われた部分を確認します。可能であれば印刷してカルテに取り込みを行うことで主治医や専門科への申し送りがスムーズになります。
必ず12誘導を取るべきです。ST変化やQT延長などの評価を行います。
③可逆的な要因はないか
電解質異常(KやMg)、虚血性心疾患、低酸素血症、低血圧、貧血、心不全、薬物副作用などが挙げられます。
④急性期/慢性期の対応をそれぞれ検討する
・急性期管理
基本的には可逆性の病態があればそれに対応するということになります。
虚血性心疾患の評価と電解質補正が重要です。VT/VFを生じるようなACSはSTEMIでなくとも緊急カテーテルの適応です。虚血性心疾患のリスクが高い患者では心エコーやトロポニンなどの複数の指標で評価するのが安全と思われます。
・慢性期管理
一般的には器質的心疾患を持たない例でのNSVTは致死的不整脈とは関連しないとされています。しかし失神などをきたす症候性の場合や繰り返す場合には専門科相談が良いでしょう。この場合はβブロッカーやCCBなどの適応が検討されるようです。コントロール不良例ではアブレーションを検討されます。
問題は器質的心疾患がある場合です。
特にEF低下が見られる心筋梗塞後の患者では、心臓突然死の一次予防のために植込み型除細動器 ICDの適応を検討する必要があります。無症状であっても治療適応を考慮しましょう。


コメント