虚血性心疾患には安定狭心症、急性冠症候群 ACSなどがありますが、今回は安定性狭心症についてまとめます。
●診断と評価
安定狭心症は、少なくとも2ヶ月間持続する再現性のある狭心症(胸部、首、腕の不快感や圧迫感)が、労作や精神的ストレスによって誘発され、安静で緩和する状態とされています。
一方で不安定狭心症 unstable anginaは、新規発症の狭心症、または比較的低い労作レベル/安静で起こる狭心症、頻度や重症度が進行する狭心症を指します。不安定狭心症は急性心筋梗塞の短期的なリスク上昇と関連しており、ACSの項で取り上げます。
・狭心症の評価
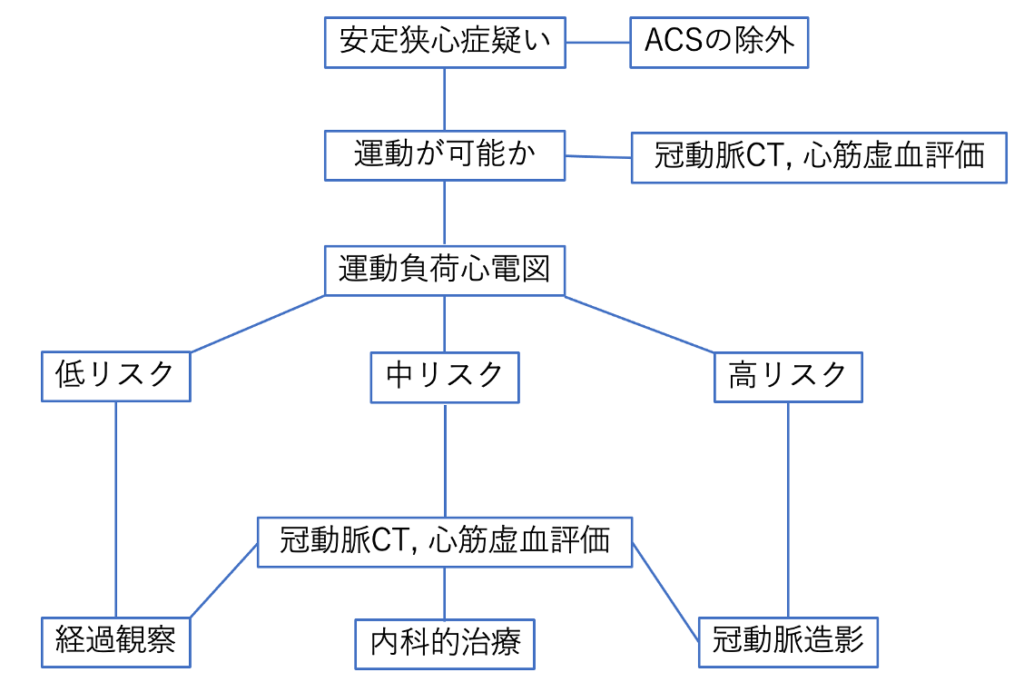
診断の最初のステップは冠動脈疾患の検査前確率を評価することです。
病歴や併存疾患などからリスク評価し追加検査で診断するという流れです。
・病歴聴取
Quality、Location、Radiation、Duration、Aggravating factors、Relieving factors、Associated symptomsを中心に病歴聴取を行います。
女性や糖尿病患者などは胸部症状を訴えず、吐き気や疲労感などの非典型的な症状を訴えることがあるので注意が必要です。またACSを疑う所見があればそちらとして対応が必要なので、 実はACSではないかという視点で評価をすることが重要です。
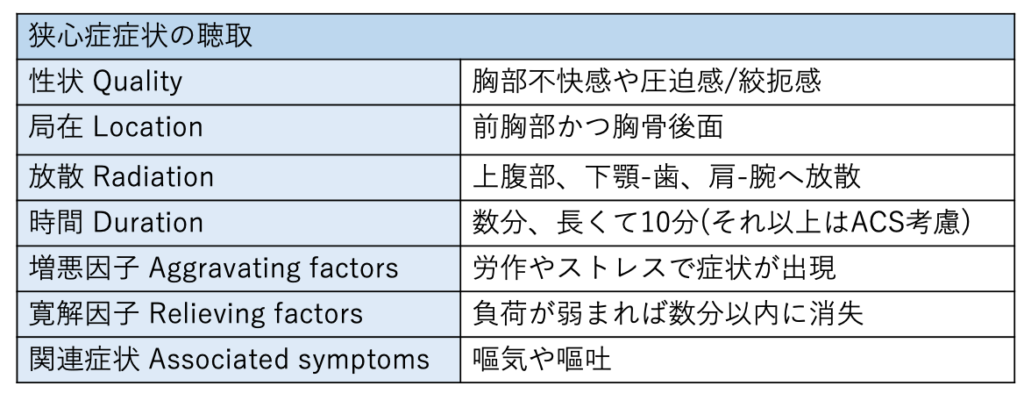
これらを踏まえてtypical angina、atypical angina、non-anginal chest painに分類します。
「胸骨下を中心とした胸痛であり、狭心症に典型的な特徴(表を参照)を有する」
「労作や感情ストレスによって誘発される」
「安静や硝酸薬で数分以内に軽快する」
この3つのうち全てを満たす場合はtypical angina(definite)、2つならatypical angina(probable)、1つ以下ならnon-anginal chest painとします。
加えて、患者の年齢、喫煙歴、併存疾患(高血圧や糖尿病など)も参考にしつつ追加検査を考慮します。
・初期検査
心電図、血液検査、心エコー、レントゲンを行うことが推奨されています。すでに虚血性心疾患を示唆する所見がないか、心不全徴候やその他の心疾患はないかという点に注意して検査所見をチェックします。
・診断的検査
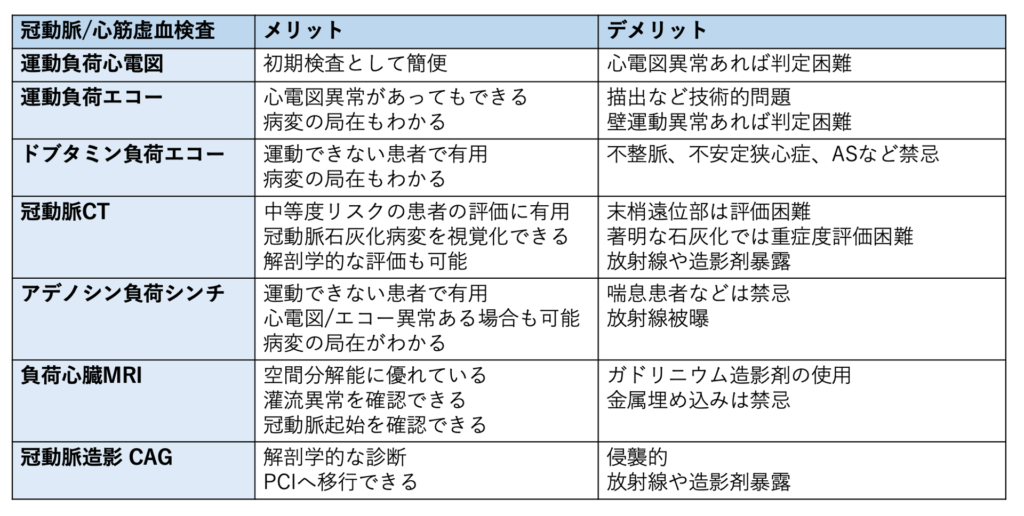
運動負荷心電図、冠動脈CT、SPECT、冠動脈造影CAGなどを検査前確率や併存症などを考慮し検査を選択します。
安定性狭心症が示唆される場合には、まず運動負荷心電図を行うことを考慮します。この時ベースの心電図がすでにST変化などある場合には、冠動脈CTやその他のストレステスト(運動負荷エコー、シンチなど)を考慮します。最終的にはCAGで診断します。
多くのモダリティがあり患者によって使い分けることが必要です。検査をどのように組み立てていくかは専門医に相談したほうが良いと思われます。
●治療
・リスク因子への介入
まず狭心症の全ての患者はリスク因子への介入が必要です。具体的には運動や減量指導、栄養指導、禁煙指導などを行います。高血圧(目標130/80未満)や糖尿病への介入も並行して行いましょう。
・内科的治療の導入
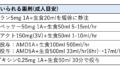
アスピリンは安定狭心症患者の心筋梗塞と心血管死のリスクを低減することが知られています。低用量アスピリン 75-162mg/dayを開始しましょう。アスピリン不耐症の場合にはクロピドグレルが代替薬となります。
次にLipid-lowering therapyも重要です。スタチンは心筋梗塞、脳卒中、死亡のリスクを減少させることが示されており、二次予防の中核をなす薬剤です。基本的には LDL<70mg/dLを目指してコントロールします。
アトルバスタチン40-80mg/dayやロスバスタチン20-40mgがHigh-intensityとして推奨されていますが、日本の保険用量ではアトルバスタチン5-20mg/day(家族性高コレステロールなら40mg)、ロスバスタチン2.5-20mg/dayとなっています。
スタチンで効果不十分の場合にはエゼチミブ、PCSK9阻害薬の投与を検討します。これらはスタチンに上乗せで効果が期待できます。
β遮断薬は狭心症症状の軽減に有用とされており、安定狭心症での第一選択薬として推奨されています。
カルシウム拮抗薬は、冠動脈拡張と血管抵抗の減少により心筋酸素供給を改善するとともに、陰性変力作用や降圧作用により心筋酸素需要も減少させます。β遮断薬でも狭心症症状が持続する場合に有用とされています。
硝酸薬は急性症状の緩和に対して処方されます。処方における注意点としては、頭痛やふらつきのリスク(座って使用する)、舌がピリピリする(しなければ期限切れ)、どこにいく時も持っていく、バイアグラと併用できない、5分おきに2回使用してもダメなら救急車などを説明しておく必要があります。
糖尿病、CKD、HFrEFなどの併存があればACE-I/ARBの適応となります。腎保護やEF改善などが期待できるため優先的に導入しましょう。
・血行再建療法の検討
安定狭心症に対するPCIは症状緩和とACS予防効果が示されています。以前はPCIを行うことが正義でしたが、近年では予防的なPCIはメリットが小さく、内科的治療の最適化が重要とされています。PCIでは局所の治療はできても冠動脈全体のイベントを抑制することはできません。
安定した患者では急いでPCIをする必要はなく、最適な薬物治療を始めても狭心症症状が持続するような場合はPCIの良い適応と考えられます(ISCHEMIA trial NEJM 2020)。
また2022年のREVIVED trialでは、ISCHEMIA trialで除外されている広範な冠動脈疾患+EF<35%というような患者においてもPCIがmedication onlyと比較して入院や死亡率を改善させないと報告されており、内科的治療の重要性が強調されました。
冠動脈バイパスグラフト術 CABGは多枝病変を有する場合に選択肢となります。重度の左室機能障害を有する狭心症患者では内科的治療と比較して10年生存率を向上させることが言われています。長期予後が見込める患者さんであれば適応を考慮する必要があります。
いずれにせよ安定狭心症に対する血行再建術の主な目的は狭心症症状の軽減とQOLの改善と考えられます。
コメント