安易に抗核抗体 ANAの検査を出して陽性で返ってきて困ったことはないですか?
どのような時にANAを検査すべきなのでしょうか
ANAの検査特性を理解し、適切にオーダーできるようになりましょう
●抗核抗体 ANAについて
まずは一般論について勉強しましょう。
・どのように検査するのか
一般的には間接免疫蛍光法 Indirect immunofluorescence test が広く用いられています。この検査は臨床的に重要な自己抗原をほぼ全て含んでいる大型の細胞であるHEp-2細胞を利用し、対応する自己抗体を検出する方法です。血清を連続で希釈し検出可能な蛍光を示す細胞が半分以下になったところで終了とし、ANA力価を判定しています。
・ANA染色パターン
染色パターンから特異抗体を予想することができる
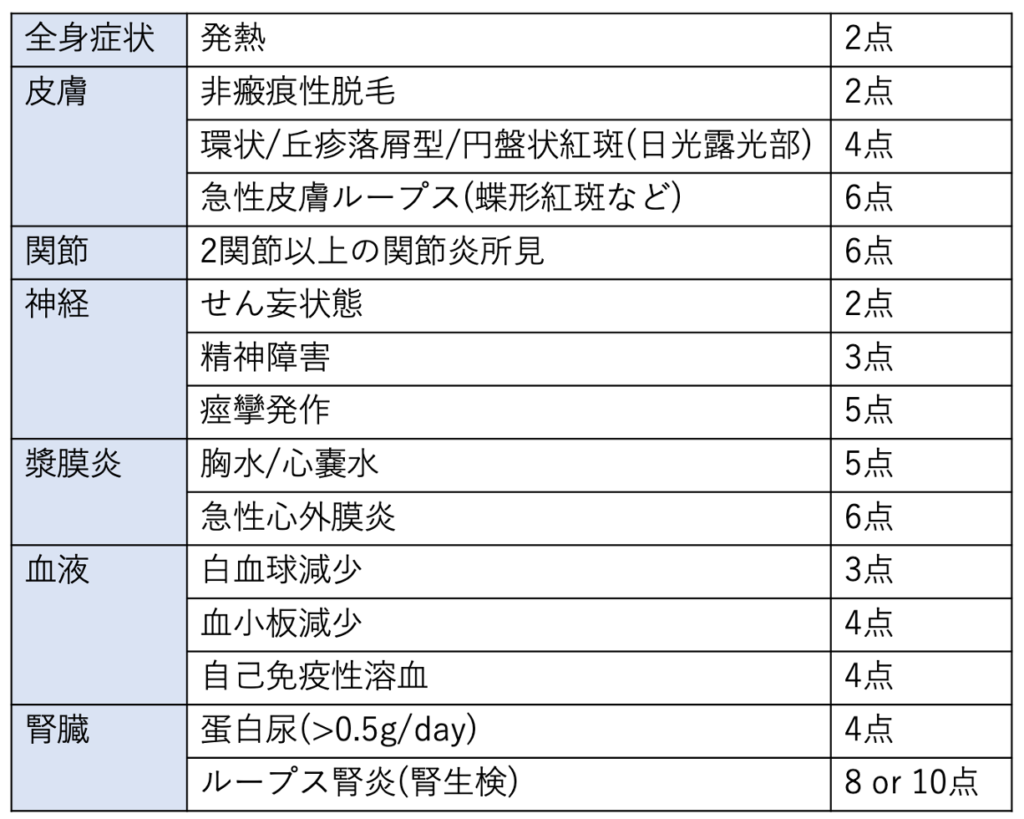
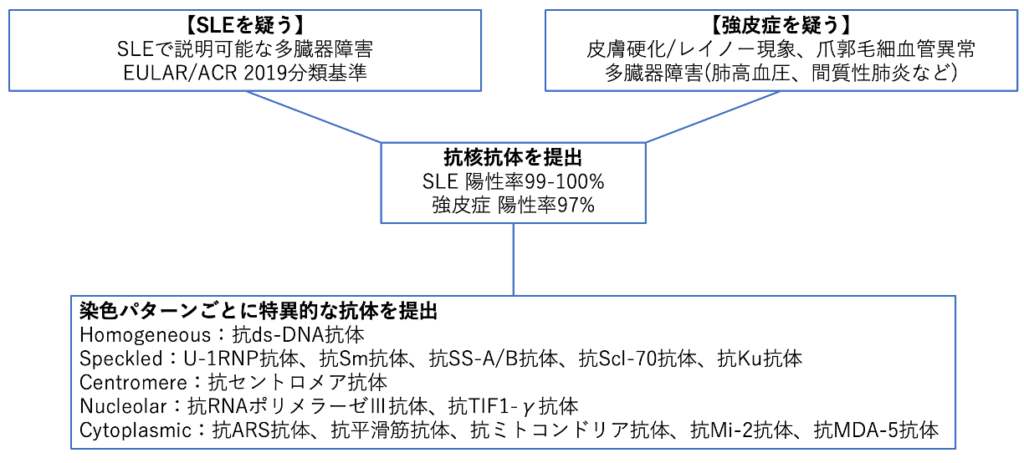
Homogeneous:抗ds-DNA抗体
Speckled:U-1RNP抗体、抗Sm抗体、抗SS-A/B抗体、抗Scl-70抗体、抗Ku抗体
Centromere:抗セントロメア抗体
Nucleolar:抗RNAポリメラーゼⅢ抗体、抗TIF1-γ抗体
Cytoplasmic:抗ARS抗体、抗平滑筋抗体、抗ミトコンドリア抗体、抗Mi-2抗体、抗MDA-5抗体
こちらに関してChoosing wiselyでの推奨があり
「抗核抗体陽性でない場合にはルーチンで特異抗体の検査で行うべきではない」と記載されています。これはds-DNA、Sm、RNP、SS-A/B、Scl-70、セントロメアなどの自己抗体は抗核抗体陰性なら基本は陰性であるため、ルーチンで提出することはコストがかかるという意味合いで推奨となっています。
しかしこの例外として、筋炎系の自己抗体(Jo-1)や抗SS-A抗体は追加検査が有用な場合があります。基本的には抗核抗体陽性がわかってから特異抗体の検査を提出するというステップが前提ではありますが、これらを疑う場合には追加検査提出も検討されます。
●抗核抗体はいつ検査するべきなのか
こちらもChoosing wiselyですが
「SLEまたは他の膠原病の特異的徴候や症状のない患者では、スクリーニングとして抗核抗体を検査してはいけない」と記載されています。
抗核抗体は健常な被験者でも最大で20%でも陽性となるため、特異的な症状(光線過敏、皮疹、多関節炎など)のない患者や、SLEや他の膠原病の推定/診断につながらない場合には検査すべきではないとされています。事前確率が低い患者で抗核抗体が陽性になってしまえば誤診や不必要な追加検査/治療を招く可能性があるからです。
つまり逆を言うと、抗核抗体を検査すべき時というのはSLEやその他の結合組織病に特徴的な所見がある時ということになります。
・抗核抗体の陽性率が高い疾患
抗核抗体の陽性率が高い疾患を知っておけば、それを疑ったときに検査すれば良いと考えられます。結論から言うとSLEは陽性率99-100%、全身性強皮症は陽性率97%と言われており、抗核抗体の検索がこれらの診断/除外に有用とされます。混合性結合組織病、薬剤誘発性ループス、自己免疫性肝炎は診断に抗核抗体が必要なので別で覚えておきましょう。
その他の抗核抗体が陽性となる疾患としては、皮膚筋炎/多発筋炎では陽性率40-80%、シェーグレン症候群では48-96%と報告されています(半分くらいというイメージ)。これら疾患でも抗核抗体陽性は確認しますが、基本はSLEやSScの診断に用いるものと考えて差し支えないでしょう。
●どのような時にSLEを疑うのか
SLEは不均一な臓器病変と抗核抗体などの自己抗体の存在を特徴とする多臓器自己免疫疾患と表現されます。疫学として成人例の9割が女性です。
一般内科医として知っておくべきは、EULAR/ACR 2019 分類基準でしょうか。これは臨床所見と検査所見を点数化し合計10点以上でSLEと分類するものです。

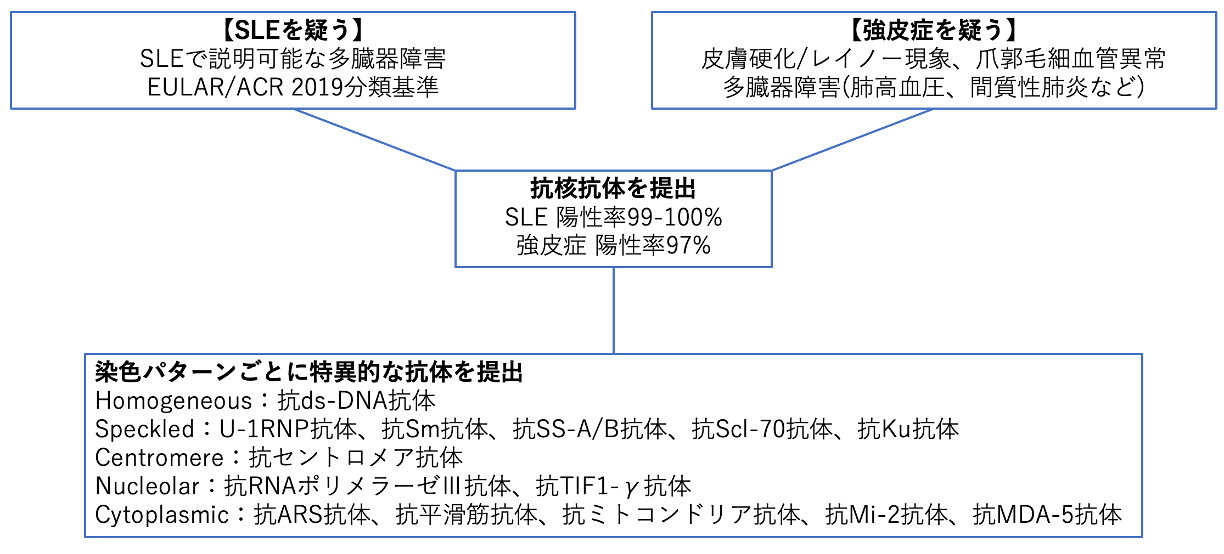
●どのような時に強皮症を疑うのか
免疫異常、微小血管障害、線維化の3つの病態が関与している疾患で、皮膚硬化+多臓器障害(消化器病変、間質性肺炎、肺高血圧、心病変、腎クリーゼなど)をきたし多彩な臨床像をとります。
こちらも簡単にですが、
①レイノー現象、皮膚硬化、毛細血管拡張、食道病変、関節炎などから疑う
②間質性肺炎や肺高血圧から疑う
③急激な高血圧/腎機能障害から疑う(腎クリーゼ)
というようなざっくりしたパターンをイメージしています。
爪/指を見ることが何より重要で、皮膚が摘めないほどの硬化や爪郭毛細血管異常は一般内科医でも判断できるので必ず確認します。
参考文献:
EULAR/ACR 2019 分類基準
Choosing wisely (PMID:26687321)

コメント